فوائد ومخاطر الولادة القيصرية ونصائح بعد القيصرية

شهدت السنوات الأخيرة ازدياداً واضحاً في معدلات إجراء العمليات القيصرية عند النساء من مختلف المستويات العمرية والثقافية والاجتماعية، لدرجة أصبح لدى بعض النساء قناعة أن الولادة الطبيعية أمر بدائي ومرعب أما القيصرية فهي عبارة بديل مريح وآمن، فهل هذا صحيح؟ وهل الجراحة القيصرية إجراء مفيد أم مجرد موضة دارجة عند النساء المترفات اللواتي لا يتحملن تعب الولادة الطبيعية؟ سنناقش ذلك وأكثر في المقال التالي.
يتم تعريف الجراحة القيصرية (Caesarean section) بأنها توليد الجنين عن طريق استخدام التقنيات الجراحية لفتح بطن المرأة ومن ثم فتح الرحم واستخراج الجنين، يمكن أن تكون هذه الجراحة غير إسعافية (مُجَدوَلة) عندما يقرر الطبيب لظرف ما أن الولادة الطبيعية قد تكون خطرة أو غير ممكنة، كما يمكن أن يتم إجراء القيصرية بشكل إسعافي عندما تتعرض صحة الأم أو حياة الجنين للخطر ويكون الحل الوحيد هو استخراج الجنين بأسرع وقت ممكن.
عادة ما يتم اللجوء إلى الجراحة القيصرية بدافع الأسباب الصحية عندما تكون الولادة الطبيعية غير ممكنة بشكل آمن، كما أنها قد تجرى لأسباب شخصية مثل عدم رغبة المرأة بالتعرض لمشاق الولادة الطبيعية أو تجنب التوسع والترهل الذي قد يحدث في المهبل والجهاز التناسلي الأنثوي بعد الولادة الطبيعية العسيرة، ويعتبر السبب الثاني مسؤولاً عن الازدياد الكبير في معدل إجراء العمليات القيصرية في السنوات الأخيرة بالرغم من معارضة الغالبية العظمى من المنظمات والمؤسسات الصحية (وعلى رأسها منظمة الصحة العالمية) لهذا الإجراء إذا لم يوجد سبب طبي واضح.
أما من ناحية الشق الجراحي فتنقسم العمليات القيصرية إلى القيصرية الكلاسيكية أو الطولانية التي يتم فيها إجراء الشق الجراحي بشكل طولاني على الرحم (أي من الأعلى إلى الأسفل) والقيصرية المعترضة أو الأفقية التي يتم فيها إجراء الشق بشكل أفقي على القسم السفلي من الرحم، والفرق الأساسي بين هاتين العمليتين هو أن الشكل الكلاسيكي يصنع شقاً كبيراً في جسم الرحم لذلك لا يتحمل الرحم الولادة الطبيعية في الولادات التالية إذ من الممكن أن يتمزق خلال المخاض، أما في الشكل المعترض فيمكن تجريب الولادة الطبيعية في الولادات القادمة.

ما هي الدوافع الصحية للولادة القيصرية؟
العملية القيصرية المجدولة: عادة ما يتم تقرير العملية القيصرية غير الإسعافية قبل موعد الولادة بعدة أشهر مما يمنح المرأة وقتاً كافياً لإجراء التحضيرات اللازمة للبقاء في المشفى، ومن الأسباب التي توجب القيصرية المجدولة:
1- إجراء عملية قيصرية في السابق: ذكرنا أن إجراء العملية القيصرية الكلاسيكية يعرض الحامل لخطر تمزق الرحم إذا جربت الولادة الطبيعية في المخاض التالي، كما أن إجراء أكثر من ولادة قيصرية بالشكل المعترض يجعل القيصرية مفضلة في الحمل الثالث والحمول اللاحقة.
2- سوابق عملية جراحية على الرحم: مثل استئصال الأورام الحميدة النامية في عضلة الرحم فهذا يؤدي إلى تشكل منطقة ضعف قابلة للتمزق عند تشنج الرحم وتمططه بشدة كما في المخاض.
3- الحمل المتعدد: عادة ما يكون توليد التوائم بشكل طبيعي أمراً ممكناً وآمناً بعد إجراء الفحص وتحديد توضع الجنينين بحيث يكون الطريق سالكاً لخروج كل منهما دون عرقلة من قبل الآخر، أما في حال الحمل بـ 3 توائم أو أكثر تكون الولادة القيصرية هي المفضلة بغض النظر عن التوضع داخل الرحم.
4- توضع الجنين بشكل شاذ: مثل التوضع المعترض (أي بشكل أفقي) الذي لا يمكن أن يولد بشكل طبيعي أبداً، وبعض حالات التوضع المقعدي (أي عندما يكون رأس الجنين متجها إلى الأعلى ويخرج بقدميه بدل رأسه).
5- عدم تناسب حجم رأس الجنين مع حوض الأم: كأن يكون رأس الجنين كبيراً بشكل لا يسمح له بالخروج من الرحم، أو عندما يكون حوض الأم ضيقاً أو صغيراً، أو إذا تعرضت الأم لكسر في الحوض تلاه التئام كسور عظام الحوض بشكل يضيق النفق الذي ينبغي على الجنين عبوره خلال الولادة.
6- توضع المشيمة بشكل شاذ: المشيمة هي العضو الذي يربط الجنين بالأم إذ تلتصق على جدار الرحم من جهة وينشأ منها الحبل السري نحو الجنين من الجهة الأخرى، في بعض الحالات تكون المشيمة موجودة في مكان منخفض قريب من فتحة الرحم (أو قد تغطي هذه الفتحة تماماً)، مما يجعل الولادة الطبيعية غير ممكنة بدون حدوث نزف كبير وخطورة على حياة المرأة والجنين.
7- التشوهات والعيوب الخلقية الجنينية: مثل تشوهات الجهاز العصبي التي يبقى فيها الجنين داخل الرحم دون محاولة الخروج، أو عندما يكون الجنين ميتاً داخل الرحم ولا يخرج بشكل طبيعي.
8- الإصابة بالجراثيم والفيروسات والطفيليات: فالولادة الطبيعية قد تحمل خطورة انتقال العدوى من الطرق التناسلية الأنثوية إلى الجنين أثناء الولادة، ومن أهم الفيروسات الخطرة على الولادة الطبيعية نذكر فيروس HIV المسؤول عن الإيدز وفيروس HPV المسؤول عن الثآليل على الجلد والمنطقة التناسلية، إضافة إلى السرطانات وخاصة في عنق الرحم.
القيصرية الإسعافية: يتم إجراء الجراحة القيصرية بشكل إسعافي عند حدوث أمر طارئ يتهدد حياة الحامل أو الجنين في حال استمرار الحمل أو الولادة الطبيعية ومن هذه الحالات:
1- توقف المخاض: إذا توقف الجزء السفلي من الرحم عن التقلص ودفع الجنين نحو الخارج، أو إذا توقف الطفل عن الحركة بعد بدء المخاض ولم تنجح محاولات تحريض حركته أو سحبه إلى الخارج.
2- تدلي الحبل السري من فتحة الرحم: تدعى هذه الحالة طبياً باسم انسدال السرر (Umbilical Cord Prolapse) وهي تحمل خطورة على حياة الجنين لأن القسم المتدلي من الحبل السري سوف ينضغط خلال الولادة الطبيعية مما يقطع الأكسجين عن الجنين وقد يؤدي إلى وفاته أو حدوث إصابات عصبية دائمة.
3- انفصال المشيمة عن جدار الرحم: تدعى هذه الحالة باسم انفكاك المشيمة الباكر (Placenta Abruption)، وهو ما يقطع التروية الدموية عن الجنين أيضاً.
مراحل إجراء الجراحة القيصرية والمدة اللازمة للعملية
بعد حقن الدواء المخدر والدخول في التخدير العام، تبدأ خطوات العملية على الترتيب التالي:
- يتم مسح البطن بمادة مطهرة، وهو إجراء روتيني في جميع عمليات فتح البطن للتقليل من احتمال الإصابة بالجراثيم والكائنات الحية الممرضة في مكان الشق الجراحي.
بعد ذلك يجرى الشق الجراحي، ويكون الشق عادة بشكل أفقي وبطول حوالي - 10 cm فوق العانة.
- ثم تأتي مرحلة اختراق الأنسجة تحت الجلد وعضلات جدار البطن للوصول إلى الرحم، وهنا يتم تجنب قطع العضلات جراحياً قدر الإمكان من أجل تخفيف الألم وفترة النقاهة بعد العملية.
- عند الوصول إلى الرحم تأتي مرحلة إجراء الشق على الرحم، وذكرنا أن أفضل وسيلة لإجراء هذا الشق هو القطع بشكل أفقي على الجزء السفلي من الرحم، أما الشق العلوي الكلاسيكي (الطولاني) فيتم إجراؤه في حالات خاصة مثل عدم القدرة على الوصول إلى القسم السفلي من الرحم أو صغر حجم الجنين بشكل لا يكفي لملء القسم السفلي من الرحم.
- بعد فتح الرحم يمد الطبيب يده لإخراج الطفل ومن ثم قطع الحبل السري واستخراج المشيمة، وفي هذه الأثناء يتم نقل الطفل إلى وحدة العناية الخاصة بالمولودين الجدد حيث يتم فحص علاماته الحيوية وقدرته على الحياة بدون مساعدة أو إنعاش.
- تنتهي الجراحة بإغلاق الرحم وخياطة الأنسجة فوقه وصولاً إلى الجلد، وتستغرق منذ بدء التخدير حتى انتهاء العملية مدة 45 دقيقة حتى الساعة، كما يمكن أن يتم استخدام نوع من التخدير ضمن النخاع الشوكي الذي يتميز عن التخدير العام بكون المريضة صاحية طوال فترة العملية، وقد أصبح هذا الشكل من التخدير مفضلاً عن التخدير العام في السنوات الأخيرة.
مرحلة النقاهة بعد الولادة القيصرية
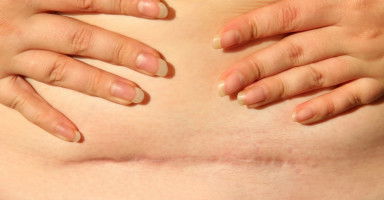
يتم تحلل الخيوط الجراحية المستخدمة في خياطة الرحم والأنسجة تحت جلد البطن بشكل تلقائي، أما الخيوط الجراحية المستخدمة في خياطة الجلد فيجب فكها بعد عدة أيام بعد التئام الجرح (عادة ما تتم فك القطب خلال أسبوع من العملية).
بعد إنهاء العملية يتم نقل المريضة إلى غرفة العناية بعد الجراحة، حيث يتم مراقبة العلامات الحيوية والتأكد من عدم حدوث مضاعفات تالية للعمل الجراحي، وبعد بضعة ساعات يتم إحضار المولود الجديد من قسم حديثي الولادة إذا كانت صحته جيدة ولا يحتاج للإنعاش، كما يتم وضع المريضة على التغذية عبر الوريد لبضعة أيام لأن حركة الأمعاء تكون ضعيفة في الأيام الأولى التالية للجراحة.
ينصح دوماً ببدء الحركة في أبكر وقت ممكن بعد العملية الجراحية لأن ذلك يفيد في تسريع مرحلة النقاهة إذ يحرض الحركات المعوية ويمنع الاختلاطات الخطيرة التي قد تنتج عن الاستلقاء المطول، كما ينصح باستخدام مسكنات الألم ضمن الجرعات المنصوح بها لأن الألم يعيق الحركة ويؤدي إلى بقاء المريضة في الفراش لمدة أطول.
وبالرغم من كون الحركة أمراً مفيداً وضرورياً عند مريضة القيصرية، يبقى من الضروري تجنب تطبيق ضغط شديد على منطقة الجرح، وذلك من خلال تجنب الحركات السريعة أو رفع الأشياء الثقيلة، كم ينصح بالضغط الخفيف بواسطة يد أو وسادة على مكان الجرح فهذا قد يخفف الألم ويحافظ على تماسك مكان القطب.
متى يمكن ممارسة الجنس بعد العملية القيصرية؟
تختلف الفترة التي يجب انتظارها قبل تجريب ممارسة الجنس من سيدة إلى أخرى تبعاً لطول فترة النقاهة والتعقيدات التي قد تواجه القيصرية، وتعتمد فترة الانتظار على التقدير الشخصي للسيدة من ناحية زوال ألم وعودة الإحساس إلى طبيعته إضافة إلى تقدير الطبيب الذي ينصح عادة بالانتظار لمدة 6 أسابيع إلى شهرين بشكل وسطي.
عادة ما يكون الجماع في الفترة الأولى مزعجاً وغير ممتع للطرفين، ويعود ذلك لأسباب عديدة منها ضعف عضلات المهبل والألم في مكان العملية، إضافة إلى الأسباب المشتركة مع الولادة الطبيعية مثل التبدلات الهرمونية في جسد المرأة مما يخفض مستوى الهرمونات المسؤولة عن الإفرازات المهبلية، أو التغيرات النفسية مثل الاكتئاب والقلق حول المسؤولية الجديدة والعناية بالمولود الجديد.
ما هي الفوائد التي تحققها الولادة القيصرية
من المعروف أن العمليات القيصرية بأشكالها المختلفة ساهمت في إنقاذ العديد من الأمهات والأطفال وتجنيبهم مخاطر عديدة، ومن هذه الفوائد:
- خفض وفيات الأمهات والأطفال خلال المخاض: قبل انتشار العمليات القيصرية كان الأطباء ينصحون بإنهاء الحمل فوراً عندما يكتشفون وجود حالة تمنع الولادة الطبيعية، كما لم تكن نتائج القيصرية مرضية ومشجعة في البداية ولكنها بدأت في التحسن بشكل متسارع بعد اكتشاف تقنيات التخدير والجراحة الحديثة التي أدت إلى انخفاض مذهل في معدل الوفيات والمضاعفات التالية للجراحة.
- تحديد موعد الولادة: وهذا الأمر مفيد بشكل خاص بالنسبة للسيدات اللواتي يعملن في وظائف متعبة وتحتاج إلى التنقل الدائم، أو إذا كان العمل يتطلب حجز موعد مسبق للإجازة من أجل إيجاد شخص بديل ينوب مؤقتاً خلال فترة النقاهة، أو إذا كانت السيدة مقيمة في مدينة بعيدة وترغب في وضع الطفل الجديد في بلدتها وبين أهلها، ينطبق الكلام السابق على العمليات القيصرية غير الإسعافية فقط، أما الإسعافية فقد تأتي الحاجة لإجرائها في أي وقت دون سابق إنذار.
- تجنب الألم: من إيجابيات الولادة القيصرية أنها تجنب الحامل آلام المخاض ومصاعبه، بالرغم من كون فترة النقاهة في الولادة القيصرية أصعب منها في الطبيعية.
- المحافظة على شكل وأبعاد الأعضاء التناسلية الأنثوية: وهذا ما يدفع السيدات (وحتى الأزواج) يفضلون الجراحة القيصرية حتى في غياب أي دافع حقيقي لها، لأن الولادة الطبيعية تتضمن خروج رأس الجنين وكتفيه من المهبل مما يمنع الزوجين من ممارسة الجنس بشكل مريح أو مرضٍ لمدة قد تصل إلى 8 أسابيع.
لماذا تعتبر العملية القيصرية غير محبذة طبياً إلا في حالات محدودة؟
بالرغم من الإيجابيات والفوائد الرائعة التي حققتها العمليات القيصرية على مر العقود القليلة السابقة، هناك عدد من السلبيات والمخاطر تجعلها دون مستوى الولادة الطبيعية من ناحية النتيجة العامة على صحة الحامل والجنين، ومن هذه الأسباب:
- المخاطر الجراحية التقليدية: تبقى العملية القيصرية مهما تطورت أساليبها عملاً جراحياً واسعاً يحتاج إلى فتح البطن مما يعرض المريضة للإصابة بالجراثيم في مكان العملية، إضافة إلى احتمال أذية عضلات البطن أو الأحشاء مثل المثانة أو الأمعاء أو الكولون بالخطأ أثناء إجراء العملية.
يصل معدل الوفيات الناتجة عن القيصرية في البلدان المتطورة وفي الحالات منخفضة الخطورة إلى 13 وفاة لكل 100 ألف عملية قيصرية، وهو رقم كبير بالمقارنة مع وفيات الولادة المهبلية التي تقتصر على 3.5 وفيات من كل 100 ألف ولادة.
- المخاطر على الجنين: أهمها إصابة تنفسية خطيرة تدعى متلازمة العسرة التنفسية الحادة لدى الرضيع (ARDS)، فالطفل في أثناء الولادة الطبيعية يتعرض أثناء انضغاطه وخروجه من المهبل إلى جهد جسدي كبير مما يدفع جسمه إلى إفراز مجموعة من الهرمونات تدعى هرمونات الشدة مثل الأدرينالين والكورتيزول، تؤثر هذه الهرمونات في الرئتين وتدفعهما للتمدد والانتفاخ للقيام بالتنفس على أكمل وجه، أما في الولادة القيصرية فلا يتعرض الجنين إلى هذه الشدة لذلك قد تبقى رئتاه منخمصتين ومملوءتين بالسوائل مما يستلزم إبقاءه في الحاضنة ومعالجته حتى يتنفس بشكل طبيعي.
تعتبر الأشكال الشديدة من العسرة التنفسية نادرة وخاصة إذا كان الجنين مولوداً بعد اكتمال 35 أسبوعاً حملياً (أي في أواخر الشهر الثامن والشهر التاسع) إلا أنها قد تكون خطرة على حياة الطفل أو تؤدي إلى تشوهات دائمة في الجهاز التنفسي أو خارجه (بسبب التسمم بالأكسجين) الذي يمكن أن تستمر آثاره مدى الحياة.
- المخاطر على الأم: بعد انتهاء الولادة الطبيعية بأقل من نصف ساعة تنفصل المشيمة عن جدار الرحم وتسقط بشكل تلقائي، أما في الولادة القيصرية فقد تبقى المشيمة ملتصقة مما يوجب محاولة فكها بشكل يدوي أو استئصال الرحم إذا أحدثت المشيمة الملتصقة نزفاً ولم يكن بالإمكان نزعها عن الرحم، وهذا ما ينتج عنه عقم دائم غير قابل للإصلاح.
إضافة إلى ذلك فالقيصرية تؤدي في الحالات الطبيعية إلى خسارة دموية تعادل ضعف كمية الدم الذي يتم فقده في الولادة الطبيعية.
وفي الختام.. نجد أن العمليات الجراحية القيصرية إجراءً مفيداً وشديد الأهمية في الحالات التي تقتضي منع الولادة الطبيعية، ولكنها ليست حلاً سحرياً وخالياً من المخاطر بل على العكس يمكن أن تتسبب بإصابات ومخاطر تفوق المحاسن المرجوة، وهنا نؤكد على أخذ نصيحة الطبيب بعين الاعتبار دوماً وعدم الإصرار على طلب الجراحة القيصرية في غياب وجود حاجة حقيقية إليها.